60歳以上・高血圧患者さんのリスク管理に新提案 血圧管理と同時に心房細動を予防・発見、進行させない
1. 「60歳以上の高血圧患者」は心房細動(AF)の高リスク群
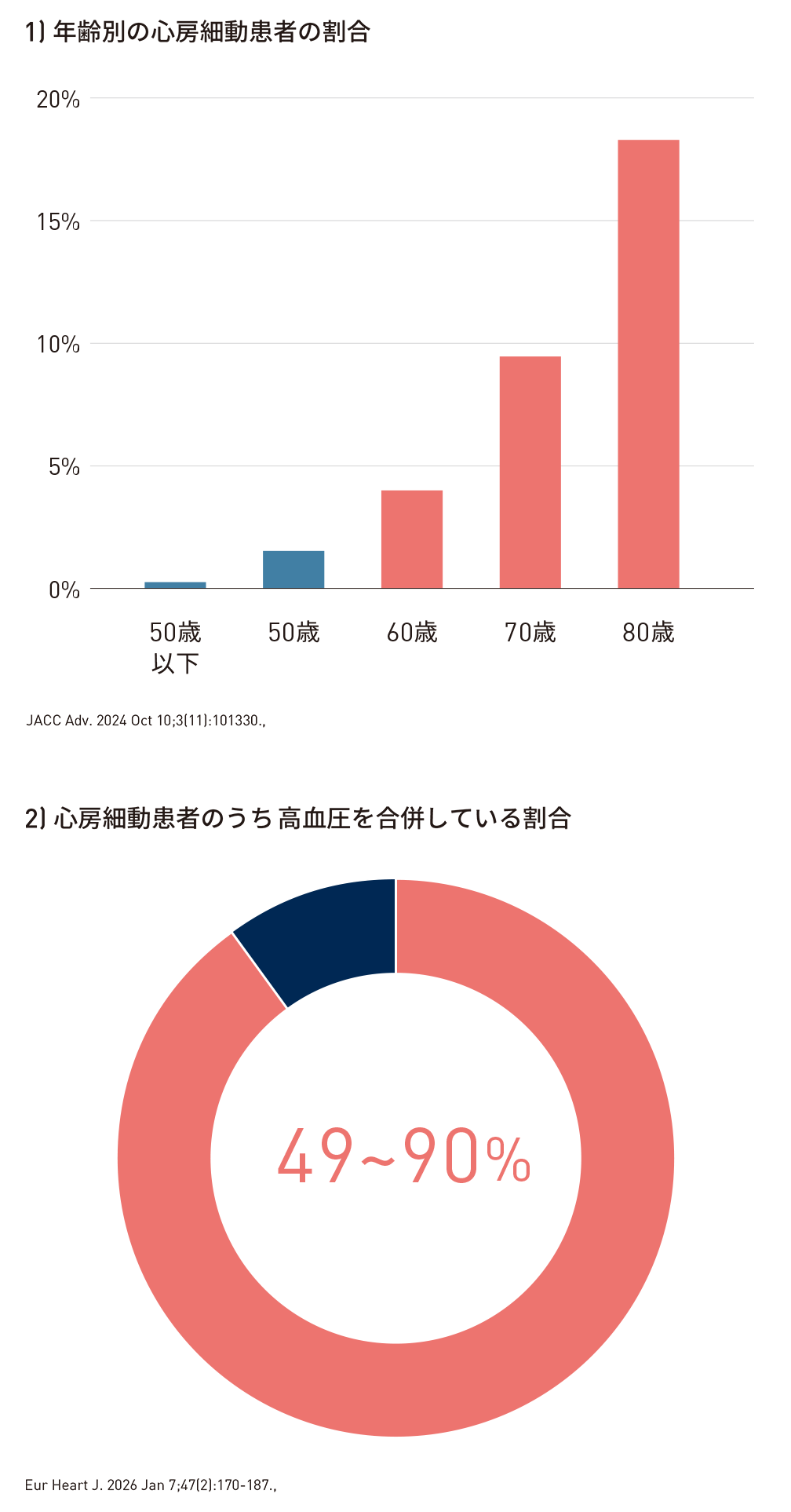
心房細動は加齢とともに有病率が上昇する不整脈であり、特に60台で急増*1、約40%の患者が無症候性*2と推定されている。加えて、高血圧は心房細動発症のリスク因子であり、心房細動患者の49-90%*3が高血圧を併発している。
2. 心房細動の持続時間
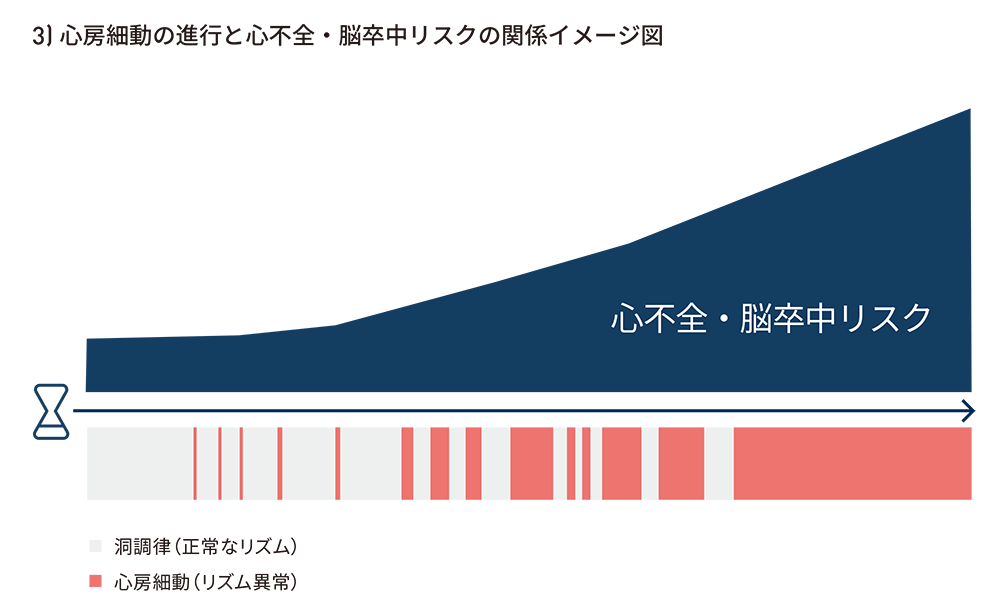
心房細動は発作性から持続性・永続性へと進展する進行性疾患である。AFバーデン(心房細動の持続時間)の増加は、脳卒中および心不全発症リスクの上昇と相関することが示されている。
3. 心房細動の進行と心不全・脳卒中リスクの関連
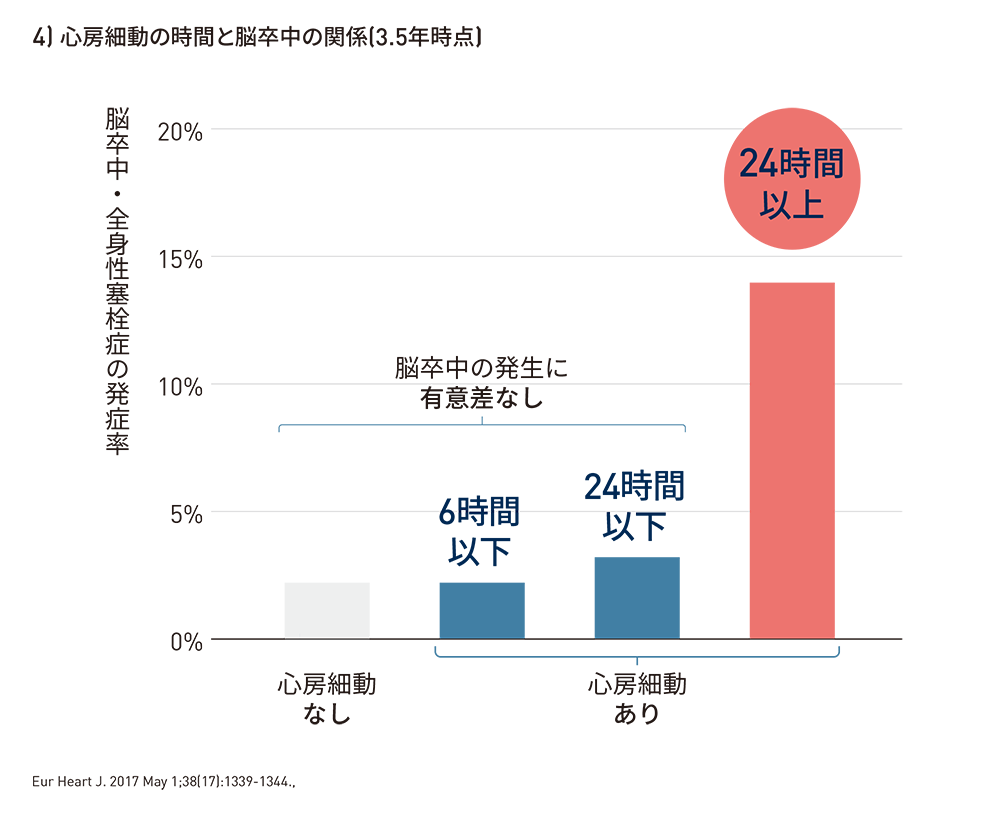
植込み型デバイス(ペースメーカー/ICD)で心電図を連続モニタリングしたASSERT試験では、最長の心房細動の持続時間が24時間を超える症例において、脳卒中リスクの有意な増加*4が認められている。アウトカムに影響する心房細動の持続時間の閾値に関する議論は続いているが、この試験で見つかった持続時間24時間未満の心房細動患者は非心房細動群と比較して脳卒中の発症率に有意差は差がなかった。
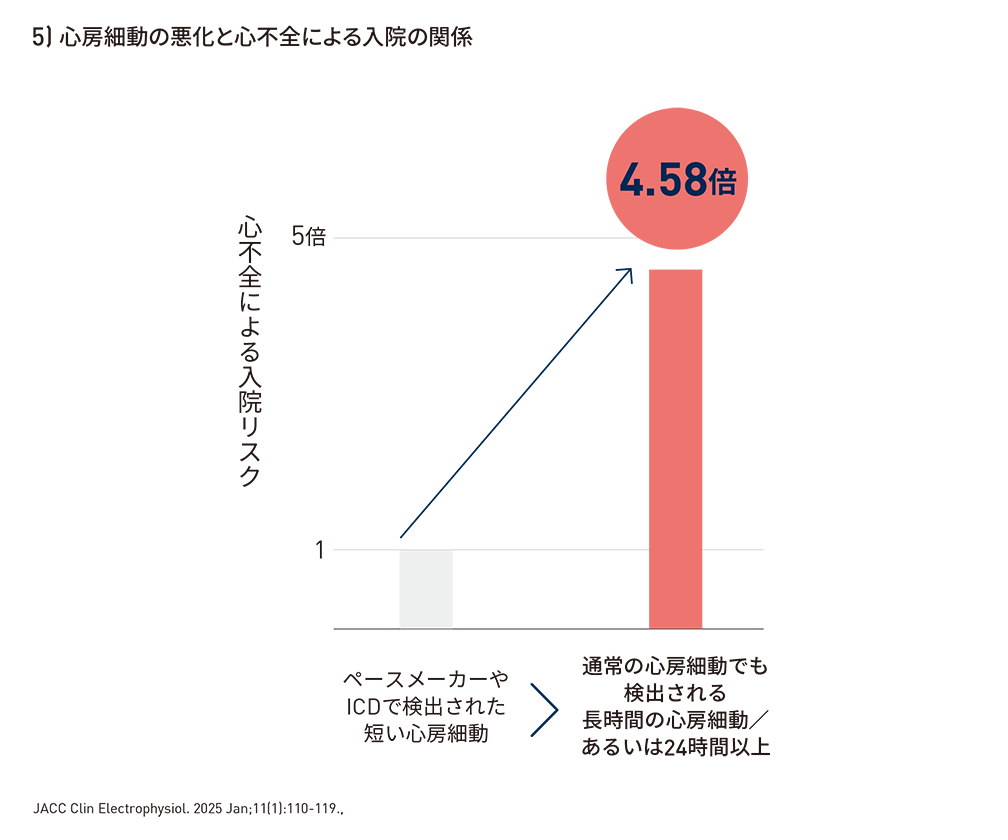
また、24時間以上のAF進展に伴い心不全入院リスクも上昇(HR: 4.58)することも報告*5されている。
4. 長時間・高頻度モニタリングが明らかにした低バーデンAFの存在
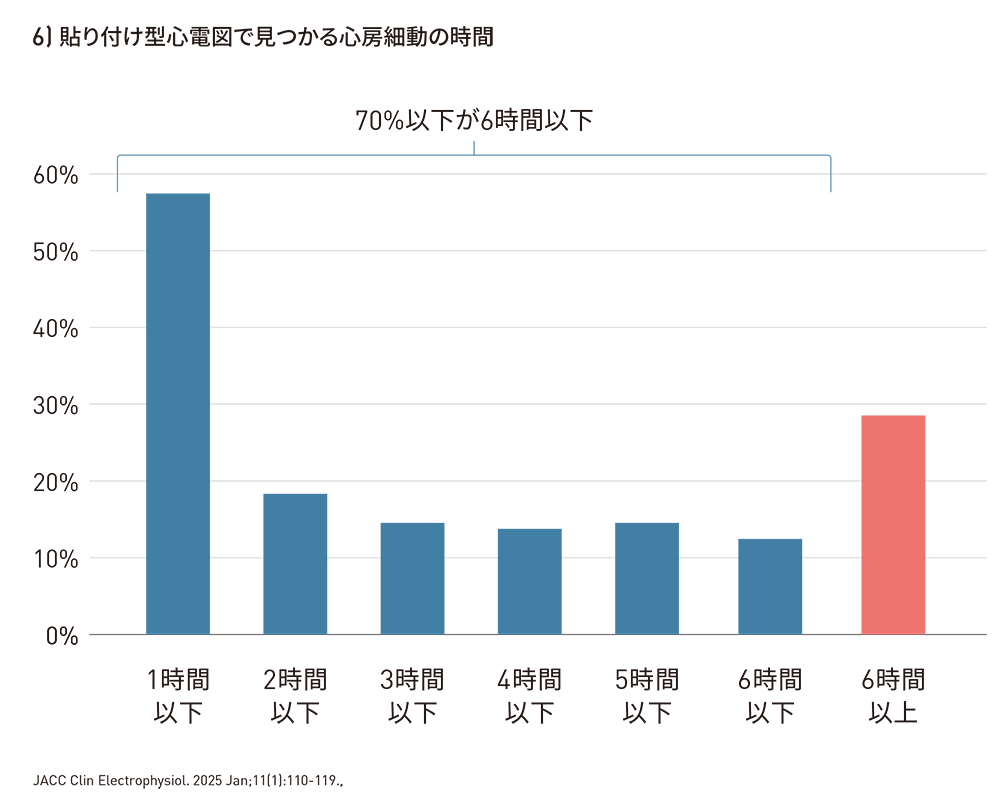
長期間の心電図記録を可能にするパッチ型ECGやウェアラブルデバイス等によるモニタリングでは、検出される心房細動の多くが短時間(中央値38分)の発作性*6で、従来の短時間検査では捕捉困難であった持続時間の短い低バーデンAFの検出率が向上する。
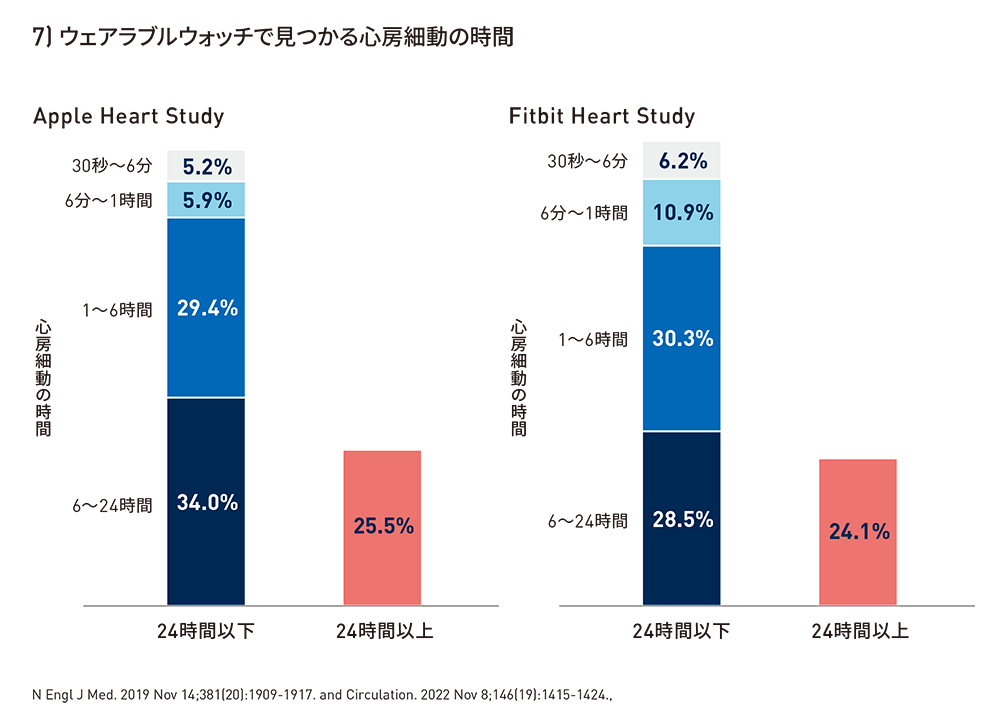
同様の傾向が市販のウェアラブルウォッチを用いた研究で示されており、約75%が持続時間が24時間以下の低バーデンAFの患者*7であった。
低バーデンAFを早期に診断した場合には、抗凝固療法や症状のコントロールといった典型的なAF治療にとどまらず、AFそのものの進行を抑える視点も重要である。具体的には、血圧の適切な管理、体重のコントロール、飲酒量の見直しなど、生活習慣を含めた包括的なリスク因子管理を徹底することで、AFの進展予防や将来的な合併症のリスク低減につながる可能性がある。
5. 血圧管理は心房細動の一次予防および二次予防の双方に寄与する
最新のESCおよびAHAガイドラインでは、高血圧を含むリスク因子は心房細動の一次予防ならびに再発・進行抑制の双方において強く推奨されている。
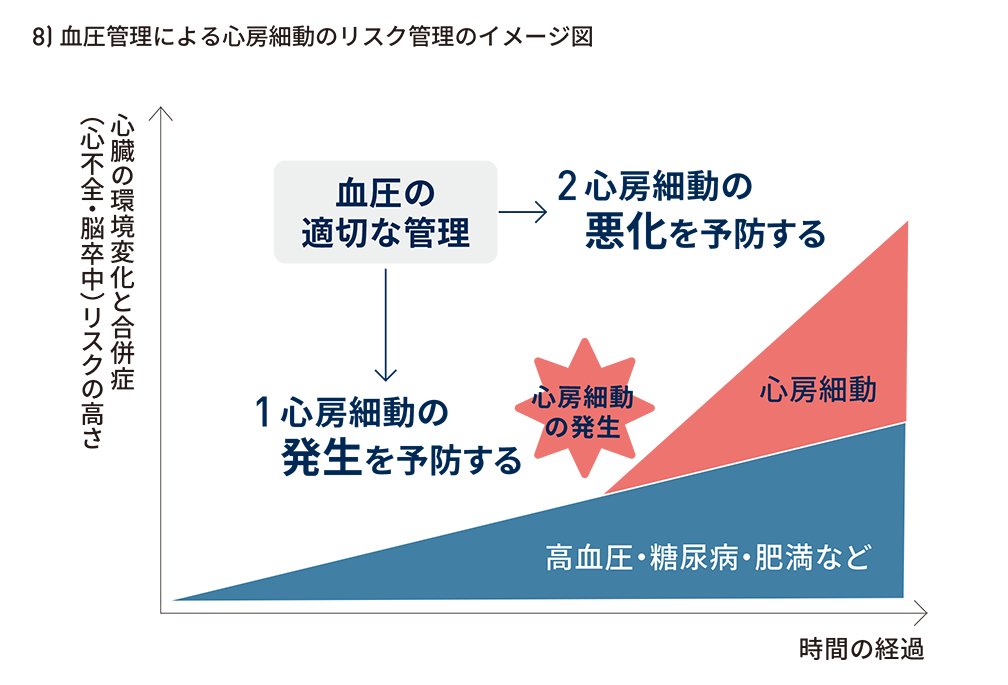
適切な血圧管理は、
・心房細動の発症抑制*8
・AFバーデンの進展抑制*9
・心不全・脳梗塞・心血管イベント低減*10
・抗凝固療法施行時の出血リスク低減*11
といった多面的ベネフィットをもたらす。
特に心房細動患者は心血管イベントの絶対リスクが高いため、降圧介入による絶対リスク低減に伴う臨床成績の改善効果は大きく、心房細動診断後も血圧管理が極めて重要*12となる。
6. 心房細動の最大の死因と入院の原因の心不全への着目
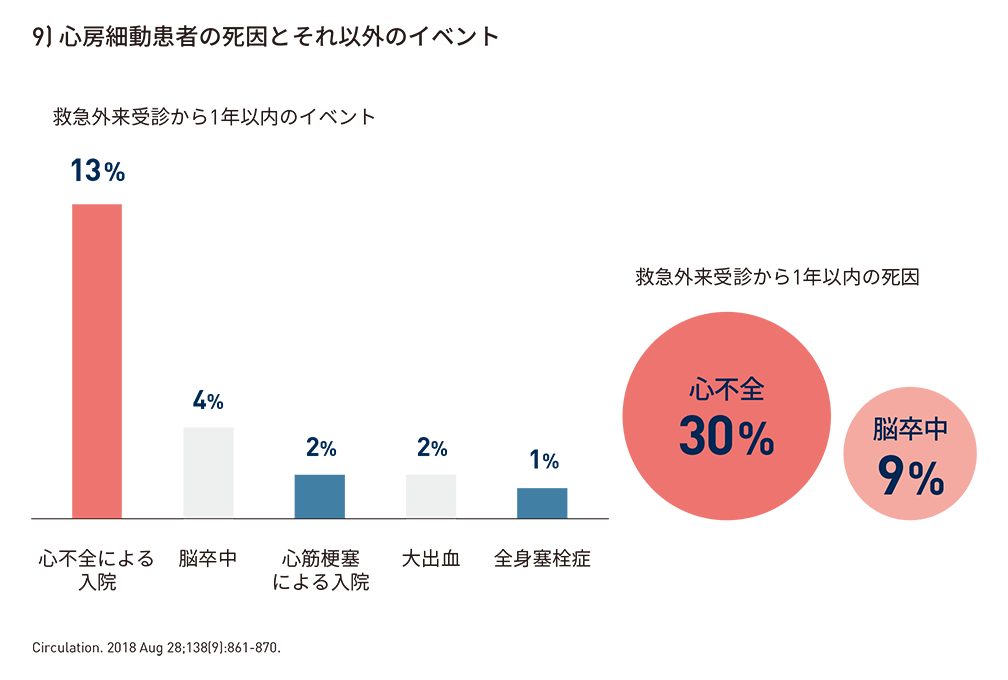
心房細動患者の管理においては従来、脳卒中予防が主な介入目的とされてきたが、実臨床において心房細動患者の死亡・入院原因として最も頻度が高いのが心不全*13である。
心房細動は心房・心室の構造的・分子的・電気的な変化(リモデリング)を介して心不全発症・増悪に寄与することが知られている。とくに技術進歩により、脳卒中リスクの低い低バーデンAF例の検出が可能となった現代の心房細動診療においては、脳卒中予防のみならず心不全の早期発見/介入の視点を併せて持つことが重要である。
7. AF検出を契機とした心不全スクリーニングの意義
高齢人口および若年層における生活習慣病の増加を背景に、左室駆出率が保たれた心不全(HFpEF)は近年増加傾向にある。こうした状況において、HFpEFの早期発見・早期介入の観点から、血圧と心房細動を同時にモニタリングすることは臨床的に有用である。

例えば、60歳以上の高血圧患者において心房細動が検出され、問診により原因不明の労作時呼吸困難の症状が確認された場合、H2FPEFスコア*14は5点となる。この場合、呼吸困難の原因がHFpEFに由来する確率は80%以上と推定され、HFpEFを強く疑う根拠となる。
したがって、60歳以上の患者が家庭血圧測定時に心房細動を検知した際には、マスクされた心不全症状の有無を確認するための積極的な問診に加え、BNP測定や心エコー検査へと速やかに導く診療導線を構築することが、心不全の早期診断および治療介入につながる合理的なアプローチである。
オムロンでは、これまで述べてきた臨床知見に基づき、60歳以上の高血圧患者に対して、通常の血圧計ではなく「心房細動検知機能付き血圧計の活用」を標準的アプローチとして推奨しています。
日常診療においては、心房細動検知機能付き血圧計で「血圧」+「心房細動」を同時かつ継続的にモニタリングし、心房細動が起きにくい状態をつくり、起きていないことをご確認いただきます。また、心房細動の可能性が検出された場合には、パッチ型ECGなどによるAFバーデンの評価の結果から抗凝固療法の適応とともに、心不全検査の必要性についても併せて検討いただくことで、アウトカムを改善できる可能性があります。
また、持続時間の短い早期の心房細動が検出された場合、多くは経過観察となることが想定されますが、その後も心房細動検知機能付き血圧計による「血圧」+「心房細動」のモニタリングを継続することで、血圧管理によるリスク低減を図りながら、治療介入を要するAFバーデンの増加の兆候を捉えるきっかけになる可能性があります。
このような管理戦略は、無症候・低バーデンの心房細動例が多数検出され、患者のフォローアップ期間の長期化が想定される近未来において、既存の臨床ワークフローを大きく変更することなく、患者負担を最小限に抑えた、現実的かつ費用対効果の高い心房細動リスク患者・心房細動患者の長期管理モデルであると考えられます。
本モデルが実現した未来、かかりつけ医・不整脈専門医・心不全専門医が連携しながら心房細動患者を長期的にフォローする患者ジャーニーを以下に整理しました。
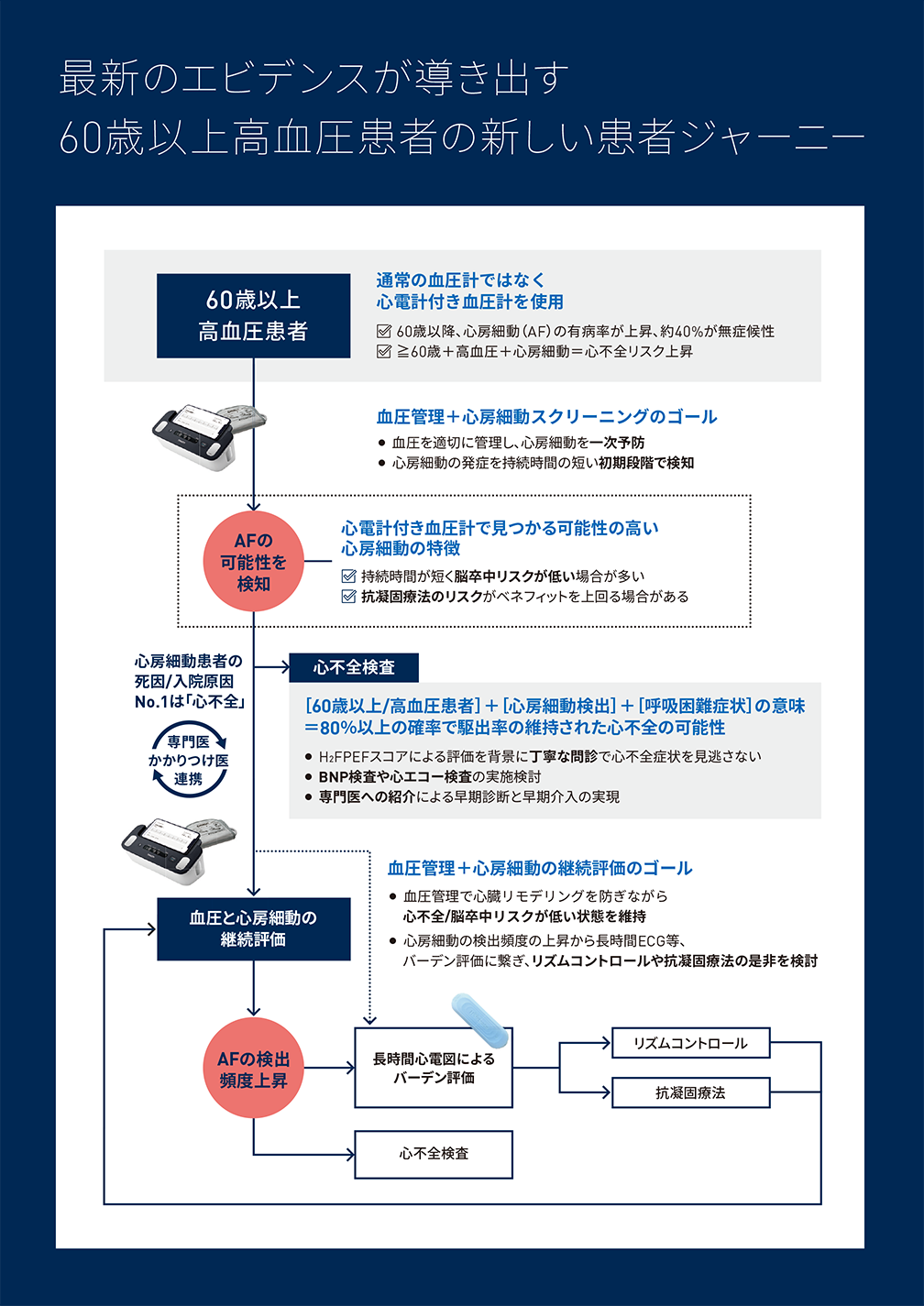
※使用している図表は原著掲載図を基に作成した参考値です。正確な数値は原著をご確認ください。
参考文献
- *1JACC Adv. 2024 Oct 10;3(11):101330.
- *2Am J Med. 2015 May;128(5):509-18.e2., and JAMA Cardiol. 2016 Jun 1;1(3):282-91.
- *3Eur Heart J. 2026 Jan 7;47(2):170-187.
- *4 Eur Heart J. 2017 May 1;38(17):1339-1344.
- *5J Am Coll Cardiol. 2018 Jun 12;71(23):2603-2611.
- *6JACC Clin Electrophysiol. 2025 Jan;11(1):110-119.
- *7N Engl J Med. 2019 Nov 14;381(20):1909-1917. and Circulation. 2022 Nov 8;146(19):1415-1424.
- *8Circulation. 2024 Jan 2;149(1):e1-e156.
- *9Eur Heart J. 2026 Jan 7;47(2):170-187.
- *10Hypertension, 2022, 79(9), 2081-2090.
- *11J Am Heart Assoc. 2016 Sep 12;5(9):e004075.
- *12Europace. 2022 Oct 13;24(10):1560-1568.
- *13The Lancet. 2016;388(10050):1161-1169
- *148: Circulation. 2018 Aug 28;138(9):861-870.
