vol.103 5年ぶりに改訂された「肥満症治療ガイドライン」のポイント
いつでも食べたい物が手に入る豊かな時代になり、肥満による健康問題が増えています。食生活の欧米化に伴い、中国などのアジア諸国でも肥満が急増中。肥満の割合が少ない国の一つに数えられていた日本でも成人男性の肥満が増えており、今や30~60歳代男性の約3割が肥満といわれています。
健康を考える上で、肥満対策が大きな課題となっているなか、日本肥満学会によって「肥満症診療ガイドライン2016」が発表されました。このガイドラインでは従来の肥満症のコンセプトを踏まえながら、いくつかの項目が改訂されています。その内容をご紹介します。

1. これまでの経緯
日本肥満学会では、2000年に「新しい肥満の判定と肥満症の診断基準」を発表しました。「肥満症」という概念を提唱したのは、世界で初めてのことです。「減量によるメリットのある人を適切に選び出し、適切な治療・管理を行う」という基本概念を踏襲して、2006年には「肥満症治療ガイドライン 2006」を、2011年には「肥満症診断基準 2011」を発表しました。
このうち「肥満症診断基準 2011」は、2000年に発表された「新しい肥満の判定と肥満度の診断基準」の有用性を検証し、11年ぶりに新しい診断基準を示したものです。
日本における肥満の定義である「BMI25以上」と、内臓脂肪蓄積の指標となる「ウエスト周囲長 男性85㎝以上、女性90㎝以上」の基準は変わらないものの、BMI35以上を「高度肥満」と定義することや、肥満症の診断基準に必須となる合併症に「肥満関連腎臓病」を追加することなどが盛り込まれています。
2. 「肥満症診療ガイドライン2016」の主な変更点
- 肥満症を疾患として診断・治療する
「肥満症診療ガイドライン2016」において、肥満(BMI25以上)と診断された人の中で、肥満に関連する健康障害を有するか、その合併が予想される場合で、医学的に減量を必要とするものは、肥満を治療な必要な疾患として取り扱うことが定められました。つまり、肥満に健康障害を一つでも伴えば「肥満症」という立派な病気になるということです。
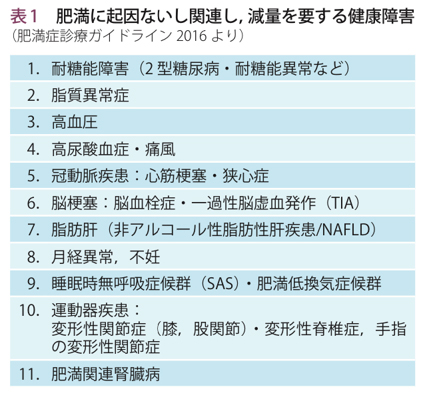
ちなみに、肥満に起因ないし関連し、減量を要する健康障害として、次の11疾患があげられています。
- 肥満症と高度肥満症を区別して診療する
肥満の目安となるBMI(体格指数)は、体重(kg)÷身長(m)÷身長(m)で求められます。性別にかかわらず、BMI18.5以上25未満が「普通体重」、25以上が「肥満」、BMI35以上が「高度肥満」と判定されます。
この高度肥満に、肥満に起因もしくは関連し、減量を要する健康障害が加わると「高度肥満症」と診断します。
日本人の成人でBMI35以上の高度な肥満は、0.2~0.3%といわれています。欧米と比べると少ないですが、男子大学生を対象とした調査では0.3~0.66%がBMI35以上という報告があり、体重が100kgを超えている人も珍しくなくなってきました。
高度肥満症では睡眠時呼吸障害や心不全、肥満関連腎臓病などが発症しやすいだけでなく、精神的・社会的問題を抱えていることも多いため、BMI35未満の肥満症とは異なる治療や管理が必要であることが記されています。
- 減量目標は肥満症では現体重の3%、高度肥満症では5〜10%
2006年に発表された「肥満症治療ガイドライン 2006」では、肥満症における体重減量目標は3~6カ月間で5%とされていました。5%の体重減少によって内臓脂肪が大きく減少することで、肥満症の合併症が改善されるというエビデンスが示されたからです。
ところが、2008 年に開始された特定健診・特定保健指導のデータを集積・解析したところ、体重の3%を減らすだけでも同様の効果があることが明らかになりました。報告によると、1~3%の減量でコレステロールや中性脂肪、HbA1c、肝機能の有意な改善がみられ、3~5%の減量で血圧、尿酸、空腹時血糖の有意な改善が認められたといいます。そのため、今回のガイドラインでは、肥満症の減量目標は現体重の3%に変更されました。
ただし、高度肥満症については、 5〜10%以上の減量が必要とされており、合併症がある場合は、さらに大きな減量が求められています。例えば、高度肥満で睡眠時無呼吸症候群(SAS)を合併している人は、15%以上の体重減少が必要といわれています。
肥満は、脂肪組織が過剰に蓄積した状態です。健康に問題がなければ治療の必要はありませんが、BMI25以上で、肥満によって合併症が発症したり、健康に問題が生じたりしている場合は、肥満症と診断されて減量が必要になります。
体重の増加は日常生活でよく経験すること。スタイルの変化を気にする方は多いですが、蓄積した脂肪が病気を引き起こし、肥満症につながることは、意外に知られていないのではないでしょうか。
蓄積した脂肪が過剰に増えると、さまざまな病気のリスクが高まるので注意が必要です。これからはBMIの数値と一緒に起こりうる合併症なども意識して、肥満を予防していく時代といえるでしょう。
監修 : 東京逓信病院 副院長・内科部長 宮崎 滋先生
表の資料 : 肥満症診断基準2011 日本肥満学会
(参考)
「『肥満症診療ガイドライン 2016』のポイント【従来わかれていた「診断」と「治療」が統合。肥満症と高度肥満症を区別して示した】」日本医事新報社
https://www.jmedj.co.jp/journal/paper/detail.php?id=7218
「肥満症診療ガイドライン 2016」J-Stage
https://www.jstage.jst.go.jp/article/naika/107/2/107_262/_pdf/-char/en
「肥満症診療ガイドライン2016の目指すもの」日本肥満学会
http://www.jasso.or.jp/data/magazine/pdf/medicareguide2016_2.pdf
更新日:2021.07.21
※このコラムは、掲載日現在の内容となります。掲載時のものから情報が異なることがありますので、あらかじめご了承ください。